Содержание
Причины заболевания
Гигрома лучезапястного сустава чаще развивается у представительниц прекрасного пола. На их долю приходится более 50% всех опухолеподобных образований в области запястья. Гигрома не озлокачествляется и поэтому не несет угрозы. Но зато приносит неудобства пациенту.
Точные причины возникновения патологического образования до конца не выяснены. К частым провокаторам врачи относят:
- наследственная предрасположенность;
- длительное воздействие на сустав;
- перенесенные травмы;
- артриты;
- тендовагиниты;
- бурситы.
Киста с левой стороны встречается реже, чем с правой. Это связано с меньшей нагрузкой слева у правшей. Для руки характерны еще ряд кист, которые требуют особого внимания. Локтевая гигрома появляется исключительно после травм. Плечевое кистообразное образование локализуется в подмышечной впадине и редко проявляется даже при значительном росте, так как со всех сторон окружено мышцами.
Видео «Лечение гигромы запястья»
Из этого видео вы узнаете, почему возникает гигрома запястья и как ее эффективно лечить.
Симптомы
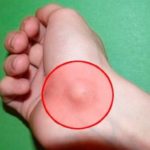
На ранних стадиях гигрома лучезапястного сустава кисти практически незаметна. По мере прогрессирования в области ладони появляется небольшая шишка, хорошо видимая под кожей. По плотности она может быть мягкой, эластичной или твердой консистенции. Опухоль кисти всегда четко отграничена. Чаще киста одиночная, но может быть одновременно и несколько гигром.
Где могут локализоваться гигромы на верхних конечностях? Наиболее часто на руке гигрома избирает такое расположение:
- тыл запястья;
- ладонная сторона;
- межфаланговые сочленения;
- локоть;
- ладонь;
- подмышечную зону плеча.
Пациенты жалуются на постоянные ноющие боли и выраженную болезненность, если гигрома сдавливает нервные окончания. При ощупывании болевой приступ заметно усиливается. Гигрома кисти руки плотно связана с нижележащими тканями, но не спаяна с кожей. Поэтому кожные покровы над ее поверхностью свободно смещаются.
В 30% случаев гигрома кисти никак не беспокоит пациентов.
При месторасположении в зоне присоединения связки во время сгибательных движений киста начинает болеть. Больному сложно захватывать и удерживать предметы. В зависимости от размеров кистевая опухоль может быть от нескольких миллиметров до сантиметровых размеров. Встречаются особенно крупные гигромы более 7 см в диаметре.
Диагностика
При обнаружении шишки в области запястья пациент обращается к хирургу. Врач проводит осмотр, выясняет жалобы, собирает анамнез, прощупывает околосуставную область. Для окончательного подтверждения диагноза назначают комплекс инструментальных исследований:
- Рентген. Позволяет исключить абсцесс, костную опухоль, старую гематому, липому.
- УЗИ. Позволяет выяснить, сколько камер имеет киста, дифференцирует недуг от остеом и остеосарком.
- КТ. Самый достоверный метод, подтверждает типичные признаки, показывает степень вовлечения сухожилия, сустава, синовиальной сумки. Позволяет выявить вид содержимого: серозное, гнойное, с примесями крови.
- Пункция. Необходима при быстром росте, дифференциации от опухолевого образования.
- Исследование экссудата на микрофлору и биохимию. Помогает окончательно подтвердить диагноз, выявить возможного возбудителя при обнаружении в биоптате гноя.
Развитие и опасность для человека
Прогноз при гигромах благоприятный. Недуг не переходит в злокачественные формы и не метастазирует. Но зато имеет очень высокий риск рецидивов, если сравнивать с другими доброкачественными образованиями. При травме возможно развитие асептического воспаления. Нередки случаи присоединения инфекции и появление опасного гнойного процесса. В этом случае немедленно требуется операция и интенсивное лечение антибиотиками в послеоперационный период.
После неинвазивных методик болезнь рецидивирует в 90% случаев. После оперативного вмешательства частота рецидивов варьируется от 8 до 20%. Если в области сухожильного влагалища остались измененные клетки, гигрома обратно начинает формироваться. При появлении признаков кисты нужно незамедлительно идти к врачу.
Лечение
Вылечить и убрать гигрому может хирург, травматолог, ортопед. Для этого используются консервативные и хирургические методы. В основе консервативного лечения на начальных стадиях лежит прием лекарственных препаратов, физиотерапия. Хирургическое вмешательство – это иссечение скальпелем, выжигание лазером.
Лекарственные препараты
Медикаменты назначают для уменьшения местных симптомов и не заменяют оперативного лечения. Используются при асептическом или гнойном воспалении гигромы. Для уменьшения болезненности и воспалительных проявлений рекомендовано:
| Группы | Примеры | Эффект |
| НПВП | «Мовалис» | Уменьшают уровень противовоспалительных биоактивных элементов |
| «Целекоксиб» | ||
| «Вольтарен» | ||
| «Индометацин» | ||
| Антигистаминные средства | «Клемастин» | Укрепляют мембраны клеток |
| «Супрастин» | ||
| «Гистан» | ||
| Анальгетики | «Анальгин» | Облегчают боль |
| «Парацетамол» | ||
| «Имет» | ||
| Противовоспалительные мази | «Диклофенакол» | Снимают боль, устраняют воспалительные проявления |
| «Диклоран плюс» | ||
| Кортикостероидные мази | «Дипросалик» | Эффективно устраняют воспаление и отек |
| «Белодерм» |
Оперативное лечение
Операция – наиболее эффективный путь лечения. Уровень рецидивов после него минимальный. В ходе вмешательства удаляют патологическое образование, часть синовиального влагалища и суставную капсулу. Если рядом расположены сосуды и нервы, выделение проводят тупой стороной скальпеля во избежание травмирования. Кисту удаляют без предварительного вскрытия.
Показания к хирургическому лечению:
- сдавление нервов;
- компрессия сосудов;
- высокий риск разрыва;
- присоединение гнойного бурсита, тендовагинита.
Попытки раздавить гигрому приводят к разрыву капсулы и вытеканию содержимого в окружающие мягкие ткани. Это вызывает серьезное воспаление и присоединение инфекции. Поэтому метод раздавливания практически не используют.
ЛФК и массаж в период реабилитации
Восстановительный период длится 1 месяц. В первую неделю иммобилизуют руку с помощью лонгеты, ортеза или повязки Дезо. Через 3 дня после снятия швов начинают делать серию массажей и упражнений в домашних условиях. С их помощью предотвращают развитие соединительнотканных спаек в сухожильном влагалище, расслабляют мышечные структуры.
Физиопроцедуры
Физиотерапевтические методы применяют для предупреждения рецидивов и снятия остаточных признаков воспаления, улучшения регенераторных процессов. Положительное воздействие оказывают:
- солевые и содовые ванны;
- УВЧ;
- ультразвук;
- магнитотерапия.
Профилактика
Основные меры профилактики сводятся к исключению травматизации суставов. Особенно это касается людей, чья профессия связана с повышенной нагрузкой на кисти и лучезапястные суставы. Следует своевременно лечить такие заболевания, как артриты, бурситы, тендовагиниты.
Задать вопрос специалисту